Options thérapeutiques
chirurgicales pour les
maladies du pancréas
La chirurgie du pancréas peut être exécutée pour une variété de raisons. La nature de la maladie et les symptômes pancréatiques spécifiques suggéreront le procédé chirurgical à adapter. Habituellement, après avoir consulté le patient, les chirurgiens lui expliqueront leurs intentions. Cependant, pendant la chirurgie réelle, une évaluation différente peut être faite et au besoin, le procédé peut, à ce moment-là, être modifié. Une solution sur mesure, adaptée au cas individuel du patient, est toujours possible.
Position normale du pancréas
Contenu de la page
- 1. Drainage chirurgical du pancréas
- 2. La chirurgie de résection du pancréas
- 2.1 La résection du pancréas gauche
- 2.2 Résection de la tête du pancréas en préservant le duodénum
- 2.3 Résection de la tête du pancréas (procédé de Kausch/Whipple)
- 2.4 Résection du duodénum en préservant la tête du pancréas
- 2.5 Pancréatectomie totale
- 2.6 Résection segmentaire du pancréas
1. Drainage chirurgical du pancréas
Ce procédé traitera les sécrétions pancréatiques bloquées au décours de la maladie. Le plus souvent le chirurgien opérera les pseudo-kystes qui se sont formés pendant la maladie (par ex. la pancréatite). Le chirurgien ouvrira ce kyste et le reliera à une anse déviée du petit intestin.
Avec ce procédé, les sécrétions bloquées peuvent être dégagées. Si le conduit pancréatique s’est élargi pendant la pancréatite, le pancréas entier peut être ouvert. La glande ouverte sera alors cousue sur anse déviée du petit intestin. Ce procédé peut soulager la douleur, et peut corriger les écoulements mal dirigés des sécrétions.
Si une tumeur située à la tête du pancréas bloque le duodénum, la nourriture pourrait ne plus passer. Si la tumeur ne peut pas être enlevée totalement, les médecins soulageront au moins la douleur et redonneront au patient la capacité à manger normalement. Ce procédé relie l’estomac à la partie supérieure du petit intestin, ainsi ils peuvent reconstituer le passage de nourriture en déviant le duodénum bloqué. Cette opération est connue sous le nom de gastroenterostomie.
1. Drainage chirurgical du pancréas
2. La chirurgie de résection du pancréas
Les chirurgiens doivent considérer une variété de procédures chirurgicales en traitant les tumeurs pancréatiques ou inflammation. Les thérapies chirurgicales et postopératoires ne sont pas toujours prédéfinies et seront faites sur mesure et s’adapteront aux besoins du patient. Le chirurgien tâchera, autant que possible, de toujours préserver le tissu sain. Le maintien d’une marge saine, entre le tissu sain et la tumeur, est crucial. Les pathologistes détermineront cette distance quand ils évalueront le tissu affecté.
2.1 La résection du pancréas gauche
Le chirurgien choisira ce procédé si la queue ou le corps du pancréas est cancéreux ou enflammé. Une partie - variable quant à la taille - de la glande est enlevée. Habituellement, le conduit pancréatique est fermé à la ligne de séparation, et dans certains cas, les chirurgiens relieront le conduit pancréatique à une anse déviée du petit intestin. La rate est en général préservée, mais ce sera parfois impossible, puisque l’approvisionnement de sang est identique pour la queue du pancréas et la rate. Le chirurgien empêchera habituellement des complications postérieures en enlevant également vésicule biliaire.
La fonction postopératoire de pancréas du patient dépendra du volume de tissu pancréatique sain restant. Dans beaucoup de cas, un dysfonctionnement digestif ou un diabète sucré peut être évité. Si la rate doit être enlevée, le nombre de plaquettes sanguines (thrombocytes) s’élevera et ceci accroitra le risque de thrombose postopératoire. De même la susceptibilété aux infections est accrue.
2.1 La résection du pancréas gauche
2.2 Résection de la tête du pancréas en préservant le duodénum
Ce procédé est réservé au traitements de la pancréatite chronique. Il limitera la perte de tissu sain et pourra donc protéger les organes plus efficacement. Des dommages, à long terme, sont évités tandis que les résultats sont meilleurs comparés aux procédures utilisées par le passé.
Le chirurgien coupera les raccordements entre la tête du pancréas et le duodénum, un procédé techniquement difficile. Le canal biliaire principal (cholédoque) peut être laissé intact. Le reste du pancréas est alors cousu sur une anse déviéee du petit intestin.
Ce procédé exige beaucoup d’attention , car les sécrétions agressives du pancréas affectent constamment les marges de section, le conduit pancréatique et la couture sur le petit intestin. La vésicule biliaire est enlevée pour empêcher des complications ultérieures. L’estomac et le duodénum ne sont pas affectés par ce procédé.
Les sécrétions pancréatiques restantes sont mélangées dans la section supérieure du petit intestin avec la nourriture et la bile. Ainsi le système digestif du patient fonctionnera normalement. Il est parfois nécessaire de suturer le cholédoque sur une boucle du petit intestin. Ceci sera fait si le cholédoque ne peut pas être séparé du tissu pancréatique enflammé (ce procédé est connu sous le nom d'anastomose biliodigestive).
Le succès de l’opération dépend encore de la réduction ou de perte de la fonction pancréatique. Avec la disparition des douleurs, le patient pourra manger normalement. Après la convalescence du patient, le docteur pourra évaluer le métabolisme restant et décider d’une thérapie spécifique (substitution d'enzymes, thérapie diabétique, suppléments de vitamines).
2.2 Résection de la tête du pancréas en préservant le duodénum
2.3 Résection de la tête du pancréas (procédé de Kausch / Whipple)
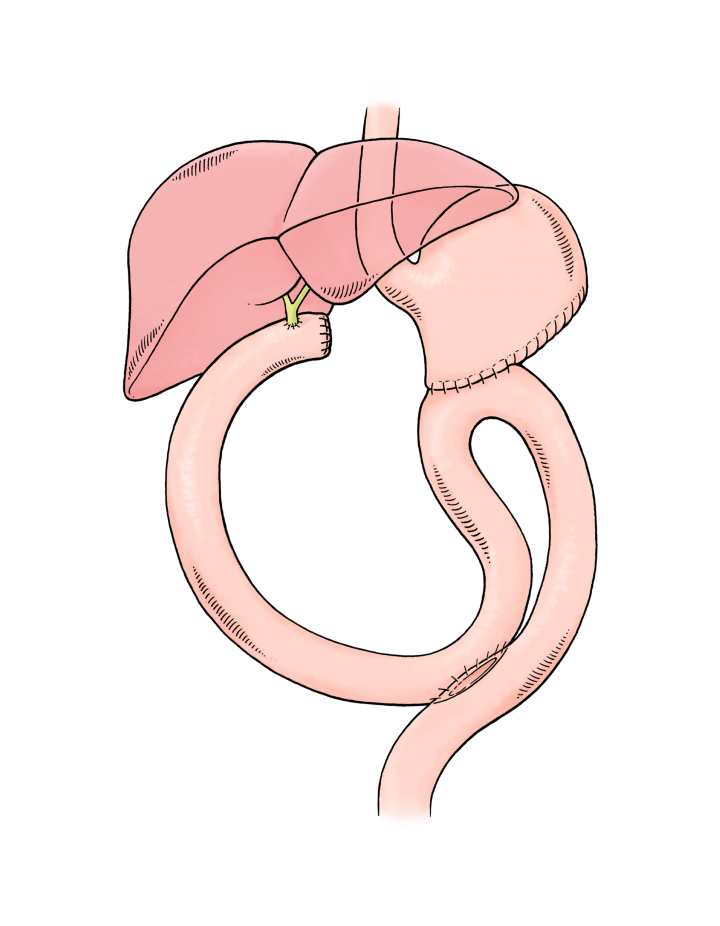
Ce procédure est exécuté depuis le début du siècle passé. Dès les années 50, grâce au progrès anesthésiologique, le procédé est devenu la thérapie standard pour le cancer de la tête du pancréas. Aujourd'hui, nous utilisons toujours la même opération, avec toutefois de nombreuses variations. L'opération classique selon Whipple comporte l'enlèvement des 2/3 de l'estomac, de la vésicule biliaire, de la tête du pancréas et du duodénum. Ainsi le chirurgien peut accéder aux canaux lymphatiques, connus sous le nom de noeuds ou ganglions lymphatiques. Pour des raisons de sécurité, ceux-ci doivent être enlevés et évalués par le pathologiste. C'est ici que les premières petites métastases, évadées de la tumeur pancréatique seront trouvées.
It is difficult to connect the remainder of the pancreas to a non-active loop of the small intestine, because aggressive pancreatic secretions will affect seams produced during the anastomosis between intestine, pancreatic duct and pancreas tissue. The bile ducts needs to be sewn onto a deactivated loop of the small intestine as well, since the duodenum has been removed. Il est difficile de relier le reste du pancréas à une anse déviée du petit intestin, parce que les sécrétions pancréatiques agressives affecteront les sutures anastomotiques entre l'intestin, le conduit pancréatique et le tissu du pancréas. Les canaux biliaires doivent être suturés sur une anse déviée du petit intestin, puisque le duodénum a été enlevé.
De nos jours, les chirurgiens emploient souvent une variation du procédé de Whipple qui préserve l’estomac. Les médecins se réfèrent à ce procédé comme « résection du pancréas céphalique avec préservation du pylore » selon Traverso (le pylore est le passage de l’estomac au duodénum).
L’étendue de l’opération peut avoir une influence sur les fonctions des organes opérés. La diminution des fonctions pancréatiques avec leurs symptômes associés (manque d’enzymes, diabète sucré et manque d’absorption de vitamines) dépend de la quantité de tissu pancréatique enlevée. Des complications peuvent également émerger, si l’estomac était en partie réséqué (manque de vitamine B12 etc.).
La sténose cicatricielle de l’anastomose biliaire ascentante, avec l’obstruction de l’écoulement biliaire qui s’en suit, peut mener à l’inflammation croissante du conduit biliaire. Un rétrécissement de l’anastomoses gastriques peut mener à une obstruction du passage de la nourriture à la sortie de l’estomac. En utilisant le procédé de préservation du pylore mentionné ci-dessus, le risque est moindre.
2.3.1 RÉSECTION DE LA TÊTE DU PANCRÉAS SELON KAUSCH / WHIPPLE
2.3.2 RÉSECTION DE LA TÊTE DU PANCRÉAS SELON LA MÉTHODE LONGMIRE-TRAVERSO AVEC CONSERVATION DE L’ENSEMBLE DE L’ESTOMAC
2.4 Résection du duodénum en préservant la tête du pancréas
Ce procédé récemment développé permet au chirurgien de préserver la tête du pancréas en enlevant seulement le duodénum, si la maladie se situe uniquement dans la papille (conduit combiné de sécrétions biliaires et du pancréas) ou le duodénum. Des techniques de suture compliquées doivent être utilisées, car le conduit du pancréas, le canal biliaire et l’estomac doivent être suturés au petit intestin.
Les résultats négatifs ne peuvent provenir que d’une anastomose défectueuse. Aucun résultat statistique à long terme n'est encore disponible pour cette procédure récemment développée.
2.4 Résection du duodénum en préservant la tête du pancréas
2.5 Pancréatectomie totale
Ce procédé implique l’enlèvement de la glande entière, du duodénum et de la vésicule biliaire. Les 2/ 3 de l’estomac, la rate sont enlevés avec le pancréas que si cela est nécessaire. Techniquement parlant, il est plus facile de réaliser une pancréatectomie que d’utiliser le procédé classique de Whipple, car il n’y a pas d’anastomose pancréatique. Toutefois, certains effets secondaires peuvent être considérables. L’opération n’est donc employée qu’en dernier recours, quand il n’est vraiment pas possible de préserver le tissu pancréatique. La cholédoque doit être relié à une anse déviée du petit intestin.
Dans la phase postopératoire une attention particulière devra être portée sur le métabolisme du patient. Il est difficile contrôler le diabète découlant de l’intervention puisque l’insuline ainsi que sa contre partie, le glucagon, ne sont plus produits. En conséquence le patient est exposé à un risque de hypoglycémie (manque de sucre dans le sang) accru. Des complications non désirées semblables (cf. procédé de Whipple) peuvent également émerger ici, mais elles sont d’un caractère plus sérieux, car les victimes de diabète doivent maintenir une prise constante de nourriture pour éviter une baisse du taux du sucre dans le sang.
L’enlèvement de la rate affaiblit la résistance à l’infection du patient et cause souvent une augmentation substantielle du nombre de thrombocytes (plaquettes de sang). Ainsi, le risque de thrombose est plus élevé.
2.5 Pancréatectomie totale
2.6 Résection segmentaire du pancréas
Parfois il est possible d'enlever une petite tumeur dans le corps du pancréas sans endommager ou enlever d'autres organes. Ainsi, la tête du pancréas avec le duodénum et la queue du pancréas avec la rate peuvent être préservées. Il peut être difficile de relier les pièces restantes du pancréas aux intestins avec ce procédé. La tête du pancréas est scellée à l'extrémité et le fluide pancréatique (insuline) coulera alors dans le duodénum, ou le chirurgien reliera une boucle du petit intestin au conduit et au tissu pancréatique. Cette boucle doit également rassembler des sécrétions pancréatiques émanant de la queue du pancréas. Les insuffisances pancréatiques en enzymes et en insulines ne sont pas des complications habituelles. Il est plus probable que le degré de difficulté technique de ce procédé crée des problèmes. Par conséquent, l'opération devrait seulement être effectuée dans les cliniques spécialisées.