Opzioni di terapia
chirurgica per le
malattie del pancreas
Gli interventi chirurgici al pancreas possono essere eseguiti per una serie di motivi. La natura della specifica patologia pancreatica e i relativi sintomi suggeriscono quale procedura chirurgica adottare. I chirurghi di norma si consultano con il paziente e gli illustrano le proprie intenzioni. Talvolta tuttavia viene effettuata una valutazione diversa durante l’intervento e di conseguenza la procedura può essere modificata se necessario. È possibile quindi optare per una soluzione "tailored" (tagliata su misura), adatta al caso del singolo paziente.
LA POSIZIONE DEL PANCREAS
Contenuto della pagina
- 1. Drenaggio chirurgico
- 2. Interventi di resezione
- 2.1 Resezione sinistra del pancreas
- 2.2 Resezione della testa del pancreas con conservazione del duodeno
- 2.3 Resezione della testa del pancreas
- 2.4 Resezione del duodeno con preservazione della testa del pancreas
- 2.5 Pancreatectomia totale
- 2.6 Resezione segmentaria del pancreas
1. Drenaggio chirurgico
Questa procedura drena il deflusso delle secrezioni pancreatiche bloccato dalla malattia. Nella maggior parte dei casi il chirurgo interviene sulle pseudocisti che si sono formate durante la pancreatite. Il chirurgo apre la cisti e la collega ad una ansa defunzionalizzata dell’intestino tenue. Con questa procedura, il deflusso delle secrezioni è ristabilito.
L’intero pancreas può essere aperto lungo la sua lunghezza, se il dotto pancreatico è dilatato a seguito di una pancreatite cronica. La ghiandola aperta viene quindi ricucita su una ansa defunzionalizzata dell’intestino tenue. Questa procedura allevia il dolore, ma è in grado di correggere solo temporaneamente i flussi di secrezione deviati.
Il passaggio del cibo è impedito quando un tumore presente alla testa del pancreas ostruisce il duodeno. Se non si riesce a rimuovere totalmente il tumore, i medici sono in grado di attenuare il dolore e consentire al paziente di alimentarsi normalmente. Questa procedura collega lo stomaco alla parte superiore dell’intestino tenue, ripristinando il passaggio del cibo che ora by-passa il duodeno bloccato, ed è nota come gastro-enterostomia.
Nel caso un tumore alla testa del pancreas impedisca il passaggio della bile si verificherà un ittero. Disordini digestivi e un prurito intenso sono spesso le conseguenze di questa condizione. La realizzazione di un nuovo collegamento tra dotto biliare e intestino tenue risolve l'ittero e migliora le condizioni del malato. Questa procedura è nota con il nome di anastomosi biliodigestiva.
1. Drenaggio chirurgico
2. Interventi di resezione
I medici devono considerare tutta una serie di procedure chirurgiche quando hanno a che fare con tumori o infiammazioni al pancreas. Le terapie chirurgiche e postoperatorie non sono sempre semplici e vengono studiate su misura per le necessità del paziente. Si tenterà sempre di preservare la maggiore quantità possibile di tessuto sano. È essenziale mantenere una distanza di sicurezza dal tumore quando si interviene sul tessuto sano. I patologi stabiliscono quella distanza quando analizzano al microscopio il tessuto asportato.
2.1 Resezione sinistra del pancreas
Il chirurgo sceglie questa procedura se la massa, sia essa tumorale o infiammatoria, è localizzata a livello della coda o del corpo del pancreas. Viene rimossa una parte - di dimensioni variabili - della ghiandola. Solitamente, il dotto pancreatico viene chiuso alla linea di separazione e in numero considerevole di casi, i chirurghi mettono in comunicazione il dotto pancreatico con un'ansa inattiva dell'intestino tenue. Viene esperito ogni tentativo per conservare la milza, anche se talvolta risulta impossibile, in quanto l'irrorazione sanguigna della coda del pancreas e quella della milza sono spesso collegate. Il chirurgo di norma previene successive complicazioni rimuovendo anche la cistifellea.
La condizione postchirurgica del paziente dipende dalla quantità di pancreas che rimane. In molti casi è possibile evitare l'insorgenza di maldigestione o diabete mellito. Se si rimuove la milza può emergere una tendenza più pronunciata alla trombosi, poiché si verifica un aumento dei trombociti (piastrine) e si alterano gli equilibri del sistema immunitario.
2.1 Resezione sinistra del pancreas
2.2 Resezione della testa del pancreas con conservazione del duodeno
Questa procedura è uno degli interventi standard per la pancreatite cronica. Limita la perdita di tessuto sano e di conseguenza protegge gli organi con maggiore efficacia. I danni a lungo termine vengono evitati mentre i risultati sono simili o migliori se paragonati alle procedure eseguite in passato.
Il chirurgo recide le connessioni fra la testa del pancreas e il duodeno, una procedura tecnicamente difficile. Il dotto biliare non deve essere toccato al fine di evitare possibili alterazioni del flusso biliare nel duodeno. Quanto rimane del pancreas viene quindi ricucito ad una ansa inattiva dell'intestino tenue. Questa parte della procedura è particolarmente ardua, in quanto le secrezioni aggressive del pancreas incidono costantemente sui tratti congiunti del pancreas, del dotto pancreatico e dell'intestino tenue ricucito.
La cistifellea viene rimossa per prevenire successive complicazioni al flusso biliare. Lo stomaco e il duodeno vengono risparmiati da questa procedura. Le secrezioni pancreatiche rimanenti si mescolano nella sezione superiore dell'intestino tenue con il cibo e la bile, assicurando in tal modo che il sistema digestivo del paziente funzioni normalmente. Talvolta si rende necessario cucire il dotto biliare ad una ansa dell'intestino tenue. Si procede in tal senso se il dotto biliare non può essere separato dal tessuto pancreatico infiammato (tecnica nota con il nome di anastomosi biliodigestiva).
Il successo anche in questo caso dipende dal grado in cui la funzione pancreatica è stata ridotta o persa. Con l'attenuazione del dolore il paziente di norma riprende ad alimentarsi normalmente. Dopo valutazione dell'assetto metabolico si instaura un'adeguata sostituzione enzimatica, un'eventuale terapia diabetica e integrazionei vitaminica.
2.2 Resezione della testa del pancreas con conservazione del duodeno
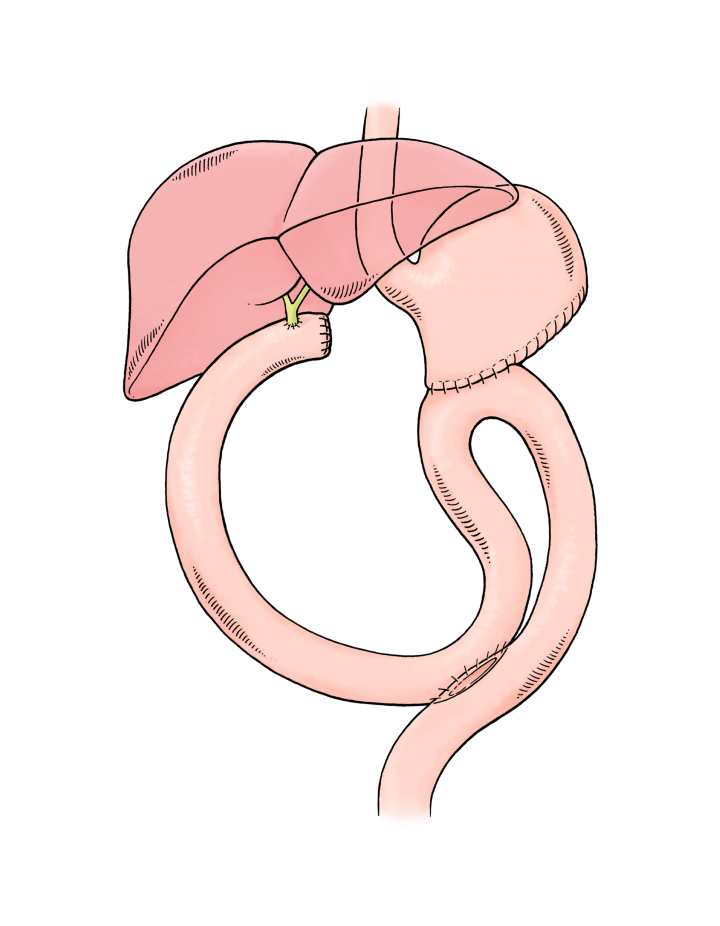
2.3 Resezione della testa del pancreas (procedura di Kausch/Whipple)
Questa procedura viene utilizzata dall'inizio del secolo scorso. A partire dagli anni 1950, sulla scorta dei progressi dell'anestesia, questa procedura è divenuta la terapia standard per il tumore della testa del pancreas. Oggi continuiamo ad utilizzare lo stesso metodo, pur avendo adottato nel frattempo una serie di modifiche. Il classico metodo Whipple implica la rimozione di 2/3 dello stomaco, della cistifellea, della testa del pancreas e del duodeno. In tal modo il chirurgo può accedere ad importanti vasi linfatici, noti come linfonodi. Per motivi di sicurezza e oncologici questi devono essere rimossi e valutati dal patologo. È qui che di norma si ritrovano le prime piccole metastasi, a partenza dal tumore pancreatico.
È difficile collegare quanto rimane del pancreas ad una ansa inattiva dell'intestino tenue, poiché le aggressive secrezioni pancreatiche colpiscono le suture prodotte durante l'anastomosi fra intestino, dotto pancreatico e tessuto pancreatico. Anche i dotti biliari devono essere ricuciti su una ansa disattivata dell'intestino tenue, essendo stato rimosso il duodeno.
Oggigiorno, i chirurghi spesso utilizzano una variazione della procedura di Whipple per preservare lo stomaco. I medici chiamano questa procedura "resezione della testa del pancreas con preservazione del piloro secondo Traverso-Longmire" (il piloro è l'ultima porzione dello stomaco).
Varie condizioni possono dare luogo a effetti collaterali indesiderati postoperatori quando viene applicata questa procedura. La perdita delle funzioni pancreatiche con sintomi associati (carenza di enzimi, diabete mellito e carenza di assorbimento vitaminico) dipende dalla quantità di tessuto pancreatico che è stato rimosso. Possono verificarsi problemi legati alla resezione dello stomaco (sindrome da svuotamento, carenza di vitamina B12, passaggio di batteri nell'intestino tenue ecc).
Una ostruzione della anastomosi del dotto biliare con ostacolo al deflusso della bile o, come sopra accennato, la presenza di batteri incompatibili nell'intestino tenue, possono determinare l'insorgenza di colangiti (infiammazione del dotto biliare) per la risalita di questi batteri nel dotto biliare. Un malfunzionamento dell'anastomosi tra stomaco ed intestino può ingenerare un ritardo dello svuotamento gastrico quando si utilizza la summenzionata procedura di preservazione dell'organo.
2.3.1 Resezione della testa del pancreas (procedura di Kausch/Whipple)
2.3.2 La variante Pylore preservante (Traverso)
2.4 Resezione del duodeno con preservazione della testa del pancreas
Questa procedura recentemente sviluppata consente al chirurgo di preservare la testa del pancreas quando il tumore è localizzato nel duodeno o viene rilevato nella papilla (dotto di secrezione comune di colecisti e pancreas), rimuovendo solo il duodeno. Si devono utilizzare tecniche di cucitura complicate, in quanto il dotto pancreatico, il dotto biliare e lo stomaco devono essere uniti all'intestino tenue, ma il chirurgo è in grado di preservare gli organi. La procedura di Whipple sarebbe stata precedentemente inevitabile in questo caso.
Risultati negativi possono insorgere solo a seguito di una erronea anastomosi. Non sono ancora disponibili risultati statistici a lungo termine per questa procedura messa a punto solo di recente.
2.4 Resezione del duodeno con preservazione della testa del pancreas
2.5 Pancreatectomia totale
Questa procedura comporta l'asportazione totale del pancreas, della milza, di 2/3 dello stomaco, del duodeno e della colecisti. Tecnicamente parlando, la pancreatectomia è più facile da eseguire rispetto alla classica procedura di Whipple, in quanto non è necessario eseguire l'anastomosi pancreatico-digiunale che normalmente è quella tecnicamente più difficile ed a rischio. Come per altre procedure, lo stomaco resecato e il dotto biliare vengono anastomizzati (collegati) ad un'ansa dell'intestino tenue. I risultati a distanza della pancreatectomia totale sono talvolta gravati dall'insorgenza di gravi forme di diabete instabile. Questa operazione viene pertanto effettuata solo quando non è possibile conservare tessuto pancreatico in alcun modo. Oggigiorno anche per questa procedura si cerca quando possibile di conservare lo stomaco e/o la milza.
Il problema principale di questa procedura è il metabolismo del paziente. Il tipo di diabete che ne consegue è difficile da controllare in quanto sia l'insulina che il suo antagonista, il glucagone, non vengono più prodotti. Di conseguenza il paziente è esposto ad un elevato rischio di ipoglicemia (carenza di glucosio). In questo caso possono emergere anche analoghe complicanze indesiderate (vedi intervento di Whipple), ma sono di natura più grave, in quanto chi soffre di diabete deve assicurarsi una costante assunzione di cibo al fine di evitare cali eccessivi dei livelli di glucosio.
La rimozione della milza indebolisce la resistenza del paziente alle infezioni ed è spesso causa di un sostanziale aumento del numero di trombociti (piastrine). Pertanto è inevitabile un rischio elevato di trombosi (un rischio già di per sé aumentato nei pazienti affetti da cancro).
2.5 Pancreatectomia totale
2.6 Resezione segmentaria del pancreas
Talvolta è possibile rimuovere un piccolo tumore nel corpo del pancreas senza danneggiare o rimuovere altri organi. Possono essere preservate la testa del pancreas con il duodeno e la coda del pancreas con la milza. Unire le parti restanti del pancreas con l'intestino può essere difficile con questa procedura. O si sigilla la testa del pancreas all'estremità e il fluido pancreatico (insulina) fluisce quindi nel duodeno, o il chirurgo collega un'ansa dell'intestino tenue al dotto e al tessuto pancreatici. Questa ansa deve raccogliere anche le secrezioni pancreatiche che provengono dalla coda del pancreas. Deficit di insulina o di enzimi pancreatici non si verificano solitamente dopo questo intervento. È più probabile che sia il grado di difficoltà tecnica dell'intervento a generare le complicanze in questo caso di natura chirurgica. Pertanto, questa operazione dovrebbe essere effettuata solo in cliniche specializzate.